⍟ А вы знаете сколько стоят человеческие органы
remove_red_eye 5321 access_time thumb_up 649
В нашем мире сейчас всё можно продать и купить. Не исключением является продажа органов человека. Вообще в мире сейчас все больше растет уровень продажи человеческих органов. Продают сейчас всё – почки, печень, сперму, яйцеклетки, костный мозг, волосы, и роговицы глаз. Человек стал своеобразным донором для собратьев уже давно. Если некоторые из племен раньше ели друг друга, то сейчас продают. Можно говорить как о продаже человека в рабство, так и о продаже на органы.
Если посмотреть на это с другой стороны, то огромному количеству людей в мире нужны пересадки жизненно важных органов
 Социальные и государственные программы разных стран мира не справляются с количеством желающих, да и доноров катастрофически мало, поэтому свою очередь скорее всего нуждающиеся не дождутся…
Социальные и государственные программы разных стран мира не справляются с количеством желающих, да и доноров катастрофически мало, поэтому свою очередь скорее всего нуждающиеся не дождутся…Некоторые потенциальные доноры продают свои органы чтобы поправить свое материальное положение или приобрести дорогой телефон, автомобиль и другие не столь важные вещи. Доктора говорят, что человек может жить и с одной почкой, но при условии что он будет вести здоровый образ жизни… Правда, после расставания со своим органом, человеку придется ущемлять себя во многом. Например, нельзя пить спиртное, курить, кушать мясо, также нельзя соленое, перченое, острое, кислое, жирное.
Команда Topovik.com подготовила прайс-лист с расценками на человеческие органы, давайте уже узнаем, сколько стоит человек
, поехали…Самый востребованный орган для трансплантации — это почка — на него приходится около 75% мирового рынка.![]() Однако многие пациенты так и не доживают до момента получения донорского органа — очередь очень огромная.
Однако многие пациенты так и не доживают до момента получения донорского органа — очередь очень огромная.
В Индии одна почка будет стоить около $15 тыс., а в США цена почки может доходить до $262 тыс.
Печень обладает поразительной способностью к регенерации — чтобы разрушить ее до состояния не восстановления нужно очень сильно постараться. Потому и для пересадки не нужна целая печень, а подойдет и ее часть. Стоить часть печени будет примерно $54 тыс.
Кости и связки идут «комплектом». Для замены передней крестообразной связки коленного сустава придется потратить $5.5 тыс
В отличии от остальных органов, становящихся бесполезными для пересадки в считанные часы, а то и минуты после смерти донора, кости и сухожилия сохраняются намного дольше. Поэтому уголовные дела против медиков и работников моргов, «собирающих» связки с невостребованных трупов, появляются особенно часто.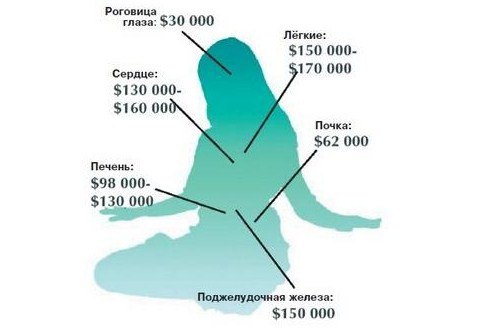 Например, в 2005 году была закрыта компания Biomedical Tissue Services, а ее глава получил 50-ти летний тюремный срок: выяснилось, что ее сотрудники нелегально использовали и продавали костную ткань, полученную из 244-х тел.
Например, в 2005 году была закрыта компания Biomedical Tissue Services, а ее глава получил 50-ти летний тюремный срок: выяснилось, что ее сотрудники нелегально использовали и продавали костную ткань, полученную из 244-х тел.
Пересадка кожи обычно требуется при тяжелых ожогах разной природы — термических, химических, электрических. Нередко для этого удается использовать кожу самого пациента, однако иногда прибегают и к помощи доноров — обычно это умершие люди, при жизни согласившиеся на использование своего тела во благо живых.
Участок кожи, а точнее квадратный дюйм (6.5 кв. см) будет стоить $10.
Стоимость легкого, одного, будет около $58 тыс. Донором может быть человек не курящий, либо выкуривающий не более 20 пачек сигарет в год. А при продаже обоих легких вместе с сердцем можно обогатиться на 1.5 — 2 млн. долларов.
Сердце относится к не возобновляемым ресурсам и стоит от $57 тыс.
На черном рынке сердце почти не достать: пересадка органа настолько сложна, что требует участия большой группы специалистов и дорогого оборудования, а стоимость операции (легальной) приближается к 1 млн. долларов.
Поджелудочная железа оценивается на сумму
Замена данного органа может потребоваться при тяжелых формах диабета. И хотя для пересадки может использоваться не вся железа, изымают ее целиком, да еще и вместе с печенью и двенадцатиперстной кишкой.
Скелет стоит от 3 до 5 тыс. долларов.
До 1985 года знаменитые «скелетные мастерские» Калькутты поставляли на мировой рынок десятки тысяч образцов ежегодно. Однако сегодня эта практика запрещена, и законных источников скелетов осталось не так много — куда меньше реальных потребностей медиков для обучения студентов. Лидером на мировом рынке остается Индия: многочисленные тела нищих вывариваются или чистятся в кислой среде — и продаются уже нелегально. Фрагменты скелета можно продать и по отдельности — уже для пересадки: плечевой сустав, например, принесет до тысячи долларов.
Фрагменты скелета можно продать и по отдельности — уже для пересадки: плечевой сустав, например, принесет до тысячи долларов.
Роговица одного глаза стоит от 4 тыс. долларов.
Простой в транспортировке и в пересадке орган — операции поставлены на поток уже более полувека назад. Сегодня донорские роговицы стремительно вытесняются искусственными аналогами.
Кто как бы не относился к продаже органов, но это реальная жизнь. Все продается и все покупается, говорят нельзя купить здоровье, но после данной статьи это спорный вопрос. Теперь не возникает труда сложить все цифры в денежном эквиваленте и наконец-то узнать сколько стоит человек…
Оцените пост:
thumb_up 649 81% thumb_down 147
Правда и мифы о донорстве и трансплантации: рассказываем о самом главном — Общество
Пересадка донорского органа — зачастую единственный шанс на жизнь для человека с прогрессирующим хроническим заболеванием. Сердечная недостаточность, наследственное заболевание почек, цирроз печени — это лишь некоторые из заболеваний, которые в терминальной стадии приводят к тому, что человеку необходимо донорское сердце, почка или печень. При этом сама по себе тема донорства и трансплантации органов довольно сильно мифологизирована. Во-первых, так как связана со смертью, а людям не хочется думать о смерти. Во-вторых, потому, что тема сложная, нужно разбираться. Мы решили разобрать самые распространенные мифы в трансплантологии.
Говорят…1. Существует «черный рынок« донорских органов
Начнем с того, что в России нет не только нелегальной торговли донорскими органами, но и легальной тоже. Коммерческое донорство в нашей стране запрещено, а за покупку или продажу донорского органа, как и за посредничество в этом, предусмотрена уголовная ответственность. Учет всех изъятых и пересаженных органов ведет Минздрав России, а провести такую операцию невозможно в подпольных условиях по целому ряду причин, о которых мы еще расскажем дальше.
Коммерческое донорство в нашей стране запрещено, а за покупку или продажу донорского органа, как и за посредничество в этом, предусмотрена уголовная ответственность. Учет всех изъятых и пересаженных органов ведет Минздрав России, а провести такую операцию невозможно в подпольных условиях по целому ряду причин, о которых мы еще расскажем дальше.
Кроме того, в России специальность врача-трансплантолога редкая, профессиональный мир небольшой, все друг друга знают, и обо всех неправомерных случаях сразу стало бы известно. По данным МВД, в России случаев торговли человеческими органами не зафиксировано.
Однако, согласно информации международных организаций, в том числе Всемирной организации здравоохранения, в мире такие случаи есть. Черный рынок донорских органов соседствует с рынком торговли людьми и тесно связан с социальной обстановкой в стране. Такая ситуация, к сожалению, возможна в странах, где идет война и где не считают погибших людей.
Важно понимать, что сама по себе пересадка донорского органа — это лишь один этап сложного и дорогостоящего лечения, которое необходимо пациенту и в котором задействовано много высококвалифицированных специалистов.
2. Есть подпольные клиники, где людям пересаживают органы
Такие сюжеты часто можно встретить в зарубежном кино. В России действует программа государственных гарантий, которая обеспечивает абсолютно все виды медицинской помощи каждому гражданину РФ. Трансплантация органов осуществляется в рамках программы государственных гарантий бесплатно.
Кроме того, трансплантация — это только часть большого комплексного лечения пациента. Ситуации, когда трансплантация органа необходима экстренно, а до этого момента человек был абсолютно здоров, крайне редки. Обычно такой пациент долгое время, часто не один год, находится в поле зрения профильного специалиста, прежде чем будет принято решение о пересадке органа. Сама операция требует взаимодействия примерно 10-15 специалистов, так как пациент на момент операции часто находится в тяжелом состоянии, возможно, даже уже подключен к системе искусственного кровообращения, аппарату искусственной вентиляции легких или находится на диализе.
Таким образом, в нашей стране трансплантационная деятельность основана на взаимодействии большого числа специалистов и служб на разных этапах, что снижает риски неправомерных действий в этой области. Федеральные надзорные органы, в том числе страховые медицинские организации и Росздравнадзор, регулярно проверяют деятельность всех медицинских организаций и следят за оборотом лекарств в стране.
3. Если согласиться стать донором органов после смерти, то врачи, зная это, не будут тебя спасать
Это миф. Когда пациент поступает в медицинское учреждение, ему назначается лечащий врач. Главная профессиональная задача лечащего врача — сохранить здоровье и жизнь своего пациента. Один и тот же специалист не может быть лечащим врачом и донора, и реципиента.
Медицинские решения в отношении пациента врач принимает в соответствии с клиническими рекомендациями по лечению того или иного заболевания, а также в соответствии с порядками и стандартами оказания медицинской помощи. В сложных случаях врачи не так часто принимают решение единолично, обычно это коллегиальное решение. Каждый шаг, каждое решение врача, записанное в медицинской карте пациента, будет проверять страховая медицинская организация, а при необходимости — Росздравнадзор.
В сложных случаях врачи не так часто принимают решение единолично, обычно это коллегиальное решение. Каждый шаг, каждое решение врача, записанное в медицинской карте пациента, будет проверять страховая медицинская организация, а при необходимости — Росздравнадзор.
Только в ситуации, если у пациента диагностирована смерть мозга (а это процедура со строгим протоколом), пациент может рассматриваться как донор органов. Кроме того, довольно часто органы оказываются непригодными для трансплантации. Сама по себе смерть мозга не является основанием для того, чтобы человек стал донором органов.
4. Смерть мозга врачи могут поставить ошибочно, ведь бывает, люди в коме лежат годами
Смерть мозга необратима и приравнена к смерти человека. Реанимационные мероприятия могут поддерживать дыхание и сердцебиение, поэтому на первый взгляд сложно поверить, когда неврологи и другие специалисты говорят, что в мозге нет кровообращения, нет функциональной активности и все, что связано с личностью этого человека, уже не вернется.
Есть несколько важных аспектов, которые позволяют гарантированно избежать ошибки при констатации смерти мозга и исключить вероятность того, что это может быть сделано с целью последующего донорства. Первое — процедура констатации смерти мозга строго регламентирована, включает аппаратную диагностику и клинические тесты, а также занимает несколько часов. Выполняется ангиография, чтобы убедиться в отсутствии кровообращения в головном мозге. Второе — в констатации смерти мозга участвует комиссия врачей, куда входит реаниматолог, невролог и другие специалисты. Третье — врачи-трансплантологи никогда не входят в эту комиссию. И последнее — процедура констатации смерти головного мозга проводится независимо от того, планируется или не планируется последующее изъятие донорских органов. Эта процедура является обязательной при констатации смерти человека.
5. Человека можно заставить стать донором органов
Покупка, продажа органов человека, посредничество и принуждение к донорству в России преследуются уголовно. За это суд может приговорить к лишению свободы на срок до пяти лет.
За это суд может приговорить к лишению свободы на срок до пяти лет.
6. Можно заплатить врачу, чтобы он поднял человека в листе ожидания
Лист ожидания ведется для каждого органа отдельно в том учреждении, которое осуществляет трансплантационную деятельность. Обычно ожидание трансплантации того или иного органа занимает несколько лет, но из-за искусственного дефицита органов есть те, кто не дожидается своей пересадки. «Искусственным» дефицит органов в РФ называет главный внештатный трансплантолог Минздрава России Сергей Готье.
Есть строгие критерии того, как оценивается совместимость донора и реципиента в листе ожидания: на основании совпадения по группе крови, статуса неотложности, антропометрических параметров и срока пребывания в листе ожидания.
Еще несколько лет назад возраст донора мог стать препятствием к тому, чтобы его органы могли пересадить другому человеку, однако уже известны случаи пересадки здорового сердца от донора старше 65 лет реципиенту, близкому по возрасту. Но даже при этом донорских органов все равно не хватает.
Но даже при этом донорских органов все равно не хватает.
7. Можно предложить свою почку врачу, он найдет, кому ее продать
Посредничество в нелегальной продаже человеческих органов в России уголовно наказуемо. Это прописано и в законе о донорстве, и в уголовном кодексе (УК 127.1 п. Ж). Живой донор (почки или части печени) и реципиент после операции нуждаются в постоянном медицинском наблюдении и лечении.
8. Дети из детских домов становятся донорами органов. Правда?
Нет, это исключено. Здесь важны три аспекта:
– В соответствии с российским законодательством только родитель может принять решение о том, что умерший ребенок может стать донором органов для другого ребенка (п. 8 ст. 47 ФЗ «Об охране здоровья граждан»). Опекун или любой другой законный представитель такое решение принять не может. Также ребенок в РФ не может стать донором почки или части печени при жизни, это запрещено законом.
– Детское донорство органов — одно из самых молодых направлений в медицине. В России на данный момент не было проведено ни одной трансплантации органов от умершего ребенка. Законодательно это разрешено, но практики такой в России пока нет. Но от живых доноров детям делают трансплантации у нас в стране — речь идет о пересадке части печени или почки, например, от отца или матери. Для сравнения — в США проводят около 300 трансплантаций сердца детям до 10 лет ежегодно. Ребенку старше 10 лет, если позволяет состояние здоровья и вес, могут пересадить и взрослое сердце.
В России на данный момент не было проведено ни одной трансплантации органов от умершего ребенка. Законодательно это разрешено, но практики такой в России пока нет. Но от живых доноров детям делают трансплантации у нас в стране — речь идет о пересадке части печени или почки, например, от отца или матери. Для сравнения — в США проводят около 300 трансплантаций сердца детям до 10 лет ежегодно. Ребенку старше 10 лет, если позволяет состояние здоровья и вес, могут пересадить и взрослое сердце.
– Отсутствие родителей и проживание в детском доме не являются препятствием для того, чтобы ребенок получил донорский орган, если он ему необходим. То есть если ребенку необходима трансплантация органов и тканей, для этого есть все законодательные механизмы (п. 5 ст. 47 ФЗ «Об охране здоровья граждан»), и такие операции проводились.
9. Люди с пересаженными органами очень мало живут
Люди после трансплантации им донорских органов могут жить десятилетиями. Мировой рекорд по долгожительству после пересадки сердца принадлежит американцу Тони Хьюзману. Он прожил чуть больше 30 лет после трансплантации и умер от меланомы.
Мировой рекорд по долгожительству после пересадки сердца принадлежит американцу Тони Хьюзману. Он прожил чуть больше 30 лет после трансплантации и умер от меланомы.
У нас в стране есть и свои позитивные примеры — пациенты, перенесшие трансплантации более 20 лет назад. И хотя жизнь человека здорово меняется после такого серьезного медицинского вмешательства, люди могут работать, учиться, путешествовать, человек получает шанс завести семью и даже родить ребенка.
Так, к примеру, Алексей Мишин перенес трансплантацию печени от матери в 1997 году, ему тогда было всего 9 лет. Это была первая в России и в мире пересадка правой доли печени от живого донора ребенку. Сейчас молодой человек работает, путешествует, живет обычной жизнью. Анне Гридневой было 22 года, когда в 2002 году ей потребовалась трансплантация сердца. Спустя восемь лет после операции молодая женщина родила сына и назвала его в честь хирурга, спасшего ей жизнь.
Как устроено донорство в России и мире — Wonderzine
Донорство органов при жизни
Помимо крови и костного мозга, живой человек может стать донором почки, части кишечника, печени или поджелудочной железы — то есть «парного органа, части органа или ткани, отсутствие которых не влечёт за собой необратимого расстройства здоровья», как сказано в Законе «О трансплантации органов и (или) тканей человека». Понятно, что это более серьёзные вмешательства — но люди идут на них ради спасения жизни своих близких. В России проводится около 1000 операций по пересадке почки в год — из них лишь пятая часть от живых доноров. По закону, у живого человека могут изъять орган или его часть только при условии его полного согласия на это. Наконец, в России можно стать донором органа исключительно для кровного родственника: для мужа, жены или незнакомого человека пожертвовать почкой не получится. Никаких вознаграждений за это не предусмотрено — а в законе чётко сказано о недопустимости продажи органов и тканей человека.
Понятно, что это более серьёзные вмешательства — но люди идут на них ради спасения жизни своих близких. В России проводится около 1000 операций по пересадке почки в год — из них лишь пятая часть от живых доноров. По закону, у живого человека могут изъять орган или его часть только при условии его полного согласия на это. Наконец, в России можно стать донором органа исключительно для кровного родственника: для мужа, жены или незнакомого человека пожертвовать почкой не получится. Никаких вознаграждений за это не предусмотрено — а в законе чётко сказано о недопустимости продажи органов и тканей человека.
Хотя в Рунете можно найти несколько сайтов с объявлениями вроде «Стану донором почки за вознаграждение», маловероятно, что это можно осуществить в России — в первую очередь потому, что донор и реципиент по закону должны быть кровными родственниками. На сегодняшний день донорство за деньги осуществляется, например, в Пакистане, Индии, Колумбии, на Филиппинах — и ВОЗ признаёт, что это серьёзная проблема. Клиники и компании, которые занимаются медицинским туризмом, привозят пациентов в Пакистан на пересадку почки — и стоимость этих услуг для американцев может зашкаливать за 100 тысяч долларов; донору из них достанется не больше двух тысяч. Сами пакистанские врачи-трансплантологи подтверждают, что регулирование этого вопроса слабое, а в законе есть явные нестыковки: например, кровными родственниками считаются муж и жена. По словам доктора Нурани, женщины в Пакистане настолько ограничены в правах, что в 95 % случаев родственный донорский орган берётся именно у них: жён, сестёр, дочерей.
Клиники и компании, которые занимаются медицинским туризмом, привозят пациентов в Пакистан на пересадку почки — и стоимость этих услуг для американцев может зашкаливать за 100 тысяч долларов; донору из них достанется не больше двух тысяч. Сами пакистанские врачи-трансплантологи подтверждают, что регулирование этого вопроса слабое, а в законе есть явные нестыковки: например, кровными родственниками считаются муж и жена. По словам доктора Нурани, женщины в Пакистане настолько ограничены в правах, что в 95 % случаев родственный донорский орган берётся именно у них: жён, сестёр, дочерей.
Канадский профессор Лей Тёрнер говорит, что «транспланталогический туризм» приводит к плачевным результатам и для реципиентов органов: из-за недостаточно тщательного обследования доноров может оказаться, что почка инфицирована вирусом гепатита или ВИЧ. Возникают проблемы и с восстановительным периодом после операций, и с назначением иммуносупрессоров — препаратов, снижающих риск отторжения новой почки. Часто «туристы» возвращаются на родину без каких-либо выписок или документов, подтверждающих проведённую операцию.
Часто «туристы» возвращаются на родину без каких-либо выписок или документов, подтверждающих проведённую операцию.
Основная проблема трансплантологии — это нехватка донорских органов; в списке ожидающих всегда намного больше людей. Считается, что для решения этой проблемы нужно проводить образовательные программы и информировать людей о том, как они могут стать донорами органов при жизни и после смерти. В развитых странах донорам компенсируют все медицинские расходы, могут предоставлять страховку на случай осложнений, оплачивают транспорт или потерянную в послеоперационный период часть зарплаты. Безусловно, в таких странах, как Пакистан, важно не только улучшать законы, касающиеся трансплантации, но и работать над искоренением бедности. Как говорит в своей статье тот же трансплантолог Нурани, продажа почки для бедного населения Пакистана — это вторая возможность подзаработать. Первой остаётся продажа собственных детей.
«Черный рынок» донорских органов в Китае
- Мартин Пейшенс
- ВВС News
Автор фото, Getty
Підпис до фото,Корреспондент ВВС встретился с юношей, который заявил, что продал свою почку на «черном рынке» органов
Ни одна мать не должна разрываются от дилеммы: кому из ее сыновей сохранить жизнь.
Однако в этом году именно такой выбор встал перед 51-летней Лянь Жунхуа.
Оба ее сына страдали от уремии — болезни, которая приводит к почечной недостаточности. Но только одному могли пересадить почку от матери. У их отца была гипертония, и стать донором он не мог.
В маленькой арендованной квартире воспоминания даются Лянь с трудом.
«Я не знаю, почему мои сыновья заболели», — говорит она мне, а по ее лицу текут слезы.
Підпис до фото,Лянь Жунхуа отдала свою почку младшему сыну
В конце концов, решение за нее приняли другие. Старший сын, 26-летний Ли Хайцин, решил, что материнскую почку должен получить его брат, 24-летний Хайсун.
«Я хотел отдать почку брату, ведь он моложе, и у него больше шансов выздороветь», — говорит Хайцин. Из-за болезни он был вынужден оставить учебу в медицинском университете.
«Конечно, я надеюсь, что получу почку до того, как будет уже поздно. Если же этого не произойдет, надо будет и дальше делать диализ», — добавляет он.
Но его шансы на трансплантацию невысоки, потому что Китай страдает от дефицита доноров органов.
Потребность в донорских органах многие годы удовлетворялась за счет заключенных: у них изымали органы после смертной казни. За эту практику, не подразумевающую донорского согласия, Китай подвергался международной критике, и власти заявили, что с начала 2015 года прекратили изъятие органов у осужденных. Впрочем, представители властей говорят, что отойти от этой практики полностью будет сложно.
Теперь больные могут рассчитывать только на добровольных доноров.
Создан национальный банк органов, который в теории должен распределять их в соответствии с очередностью и с учетом того, кому они больше всех нужны и кому лучше всех подходят.
Критики считают, что эта система допускает злоупотребления, и люди со связями будут продвигаться по очереди ускоренными темпами.
Однако главной проблемой является не это, а пропаганда донорства среди китайцев.
Автор фото,
Підпис до фото,Китай перестанет использовать для трансплантации органы, изъятые у казненных в тюрьмах заключенных
Многие из них считают, что тело священно, и в качестве уважения к предкам должно быть захоронено в целости.
Во многом по этой причине процент донорства в Китае один из самых низких в мире — 0,6 донора на миллион человек.
«Как я продал почку»
Тем не менее, власти заявляют, что в 2015 году ожидается около 12 тысяч трансплантаций — это больше, чем с использованием старой схемы с заключенными.
Однако нуждаются в пересадках 300 тысяч человек в стране, поэтому дефицит органов этот рост не ликвидируют.
Этот дефицит привел к появлению в Китае «черного рынка».
За несколько недель мне удалось найти и уговорить на анонимное интервью юношу, продавшего свою почку. 21-летний китаец рассказывает, что решился продать почку, чтобы расплатиться с долгами из-за азартных игр. Он получил за орган 7 тысяч долларов.
Он получил за орган 7 тысяч долларов.
Посредников, организовавших операцию, он нашел в интернете.
«Сначала его отвезли в больницу, где взяли анализы крови и провели обследование. Затем он несколько недель ждал в отеле, пока шел подбор реципиента, которому подошла бы почка», — рассказывает он.
«Наконец меня забрали на машине, водитель велел мне надеть темную повязку на глаза. Мы ехали около получаса по какой-то разбитой дороге. Когда я снял повязку, то понял, что я на ферме. Внутри дома была оборудована настоящая операционная. Вокруг были врачи и сестры в хирургических костюмах», — вспоминает юноша.
Підпис до фото,Ли Хайцин говорит, что не воспользуется услугами «черного рынка» донорских органов
Там же находилась женщина, которой предназначалась почка, и ее семья. По словам юноши, они не разговаривали друг с другом. Когда он очнулся после наркоза, то был уже в другом загородном доме.
«Покупатель хотел жить. Мне нужны были деньги», — резюмирует он.
Мне нужны были деньги», — резюмирует он.
Это экстраординарный случай, и независимых подтверждений рассказа парня нет.
Но он поднимает завесу над проблей прибыльного незаконного бизнеса, который скрывают от посторонних глаз просто-таки военными методами.
Среди тех, кто не воспользуется услугами этого рынка — Ли Хайцин, младшему брату которого пересадили мамину почку.
Он требует трансплантации, но говорит, что согласится только на орган, полученный легальным путем.
А пока Хайцин ожидает операции, которая спасет ему жизнь, он вынужден трижды в неделю ходить в больницу на процедуру диализа.
Он надеется, что однажды откроет успешный бизнес. Но эта мечта может и не осуществиться. Как и многие другие китайцы, он боится, что умрет, прежде чем найдет «свой» орган.
Трансплантация органов в Беларуси — тайна за семью печатями?
Вспоминается информация о международной преступной группе, действовавшей в Беларуси в период с 2008 по 2010 годы, которая вербовала людей для продажи органов. Незаконные операции по изъятии почек у белорусов проводились в Эквадоре и Косово.
Незаконные операции по изъятии почек у белорусов проводились в Эквадоре и Косово.
Недавняя прямая линия министра здравоохранения показала, что вопросы трансплантации волнуют население: сколько людей ожидают операции, могут ли в Беларуси работать так называемые черные трансплантологи, отдадут ли почку вне очереди иностранцу…
Чтобы сделать более понятным и прозрачным для широкой аудитории процесс пересадки и «распределения» органов, корреспондент TUT.BY пообщался с главным внештатным трансплантологом Минздрава, руководителем Республиканского научно-практического центра трансплантации органов и тканейОлегом Руммо.
Для начала Олег Олегович похвастался достижениями: уже второй год Беларусь занимает первое место среди стран СНГ по количеству органных трансплантаций. Трансплантационная активность в стране за прошлый год составила 25,5 операций на один миллион населения. Это более чем в два с половиной раза выше, чем, к примеру, в России, и в целых 12 — чем в Украине. Хотя, если взять США (страна с наивысшим показателем трансплантационной активности), то там на один миллион населения делают 90 операций по пересадке органов в год. Словом, Беларусь держит хороший европейский уровень.
Не значит ли это, что в нашей стране необходимость в трансплантации органов больше, чем у россиян, хотя и меньше, чем у американцев? Может, у нас чаще встречаются заболевания определенных органов?
«Потребность в таком виде операций во всем мире одинаково высока, — поясняет главный внештатный трансплантолог Минздрава. — И здоровье людей не стало хуже, оно улучшилось. Люди живут дольше, чем жили раньше, как бы мы ни кивали на экологию и остальное. В 18–19 веках люди жили не более 50 лет, сейчас средняя продолжительность жизни в Беларуси — более 70 лет. Мы должны четко понимать, что те люди, которые раньше должны были умереть и однозначно погибали, в настоящий момент благодаря суперсовременным мировым медицинским технологиям, в том числе трансплантационным, остаются жить и живут полноценной жизнью достаточно длительный период времени. К сожалению, ни одна страна мира не способна удовлетворить полностью своих потребностей в количестве операций по трансплантации органов. По данным ВОЗ, в мире сегодня выполняется только 10% от необходимого количества трансплантаций», — говорит Олег Руммо.
И связано это с высокой стоимостью лечения и недостатком донорских органов.
«Поэтому во всех странах мира есть листы ожидания, и абсолютно везде пациенты из листа ожидания погибают, не дождавшись органа для трансплантации», — констатирует специалист.
Что касается плачевных исходов в данной отрасли, есть понятие госпитальная летальность (это пациенты, которые, к сожалению, умирают в стационаре). «Госпитальная летальность при трансплантации печени в Германии в зависимости от центра колеблется от 5,5% до 14,5%, — рассказывает Олег Олегович. — В Беларуси она составляет 4%. Причина, почему результаты у нас лучше, чем по Германии, в том, что операции по трансплантации печени сконцентрированы здесь в одном месте — в нашем центре. Хороших результатов добились мы и потому, что, когда только открывались (15 марта 2010 года. — TUT.BY), использовали самые передовые медицинские технологии, лучшее медицинское оборудование. Также мы очень ответственно подходим к выбору донорских органов. В той же Германии допускают возможность пересадки органов от 80-летних доноров». Хотя, когда наши специалисты видят, что жизнь человека на волоске, используются любые возможности. «Вот недавно мы использовали орган 76-летнего донора для пересадки молодой женщине. Она умирала у нас на глазах (а у нее 7-месячный ребенок), другого органа в распоряжении не было».
Очередь и очередность
Понятно, людей, у которых есть потребность в операции по трансплантации органа, очень волнует вопрос, как двигается очередь, не «влезет» ли кто-нибудь раньше положенного. Тем более, лист ожидания длинный. Сегодня в Беларуси трансплантации почки ждут 500 человек, печени — 75, поджелудочной железы — 20, и 35 человек ожидают пересадки сердца. Очередь по каждому органу движется по-разному. Но в любом случае время постановки пациентов в лист ожидания рассматривается не на первых порах. Для почки определяющим фактором при выборе, кому из существующего списка ее пересадят, является совпадение по определенным показателям. «Глупо пересаживать не подходящую почку, потому что через несколько лет она прекратит работать, человек вернется на диализ, понадобится новая трансплантация, и она будет выполняться в гораздо худших условиях», — говорит Олег Руммо.
Печень трансплантируется по двум критериям — по совпадению и по тяжести состояния пациента. «Вот, можно сказать, только что мы пересадили женщине печень. Мы узнали о ней два дня назад. Она прибыла в наш центр и через сутки мы поняли, что женщина умирает, и поэтому еще через сутки выполнили трансплантацию, потому что три дня она бы уже не пережила». Вот так иногда происходит и с сердцем, пересаживают его самым тяжелым пациентам, которые могут прожить минимальное количество времени. В случае же с почкой экстренных пересадок практически не бывает.
Учитывается ли при определении, кому проводить пересадку, возраст? «Если говорить в глобальном смысле, то учитывается все. При одинаковых условиях — детям приоритет. Совершенно понятно, что если человеку 17 лет, а другому 70, при всем уважении к тому, что человек в пожилом возрасте имеет такое же право на жизнь, предпочтение отдается молодому». Принимается во внимание и отношение пациента к своему здоровью. «В Беларуси 1,5 тысячи людей ежегодно заболевают циррозом, из этого количества много тех, кто безалаберно относятся к своему здоровью — злоупотребляет алкоголем. Естественно, эти люди не могут быть потенциальными реципиентами. Ни один алкоголик не получит у нас орган — отправляем к наркологу, — говорит Олег Руммо. — Трансплантация бывшим алкоголикам выполняется не раньше чем через год после того, как у нас имеются достоверные сведения, что человек уже не пьет. Есть возможность проверять это: медицинские тесты позволяют узнать, принимал человек спиртное в течение двух недель-месяца до посещения центра».
Учитывается также, сколько детишек у пациента. «Но, к счастью, социальные факторы включаются не на первой и не на второй стадии рассмотрения вопроса о пересадке». В любом случае перед каждой трансплантацией собирается консилиум врачей и медицинские специалисты все вместе принимают решение о том, кому из пациентов выполнять операцию.
Длительность нахождения в листе ожидания тоже учитывается, но далеко не в первую очередь. Право же, «очередь не за колбасой».
«Бывает и такое, что орган никому не подходит, тогда он пропадает. Потому что выполнять операцию по пересадке такого — делать хуже, обрекать человека на смерть».
Как «распределяются» органы
Изъятые органы живут очень мало. Больше всего «держится» почка — около 24 часов, потом печень — 12 часов, сердце — до 8 часов. Чем меньше срок, тем лучше, но если попытаться пересадить сердце через 10 часов — будет слишком поздно. «В этой связи становится понятным, что вывезти полученные здесь органы за границу практически невозможно, их нужно использовать у нас, ведь счет идет на часы», — говорит Руммо.
Когда поступает сердце и становится известно, что орган можно использовать, специалистами подбирается реципиент. Бригада вылетает в регион, где орган находится, экстренно сообщается человеку, когда тот должен прибыть на операцию. «Это работа в режиме онлайн. А еще до этого мы предупреждаем, чтобы люди, ожидающие операции, находились с нами на связи, ни при каких обстоятельствах не выключали свои телефоны, потому что позвонить могут в любое время суток».
Экспорт услуг по трансплантации органов — добро или зло для белорусов?
В прессе появлялись предположения, что Беларусь зарабатывает деньги на трансплантации в ущерб белорусским гражданам, которые, находясь в листе ожидания, могут не дождаться органа.
«Процент операций по трансплантации органов иностранным гражданам минимален. Он не превышает 10% от общего числа выполняемых операций, — успокаивает общественность Олег Руммо. — Причем определенная часть услуг иностранцам — это операции по трансплантации родственной почки от живого родственника. Данная помощь оказывается нами в строгом соответствии с нормами международного права». Для включения иностранного пациента в лист ожидания необходимо получить специальное разрешение в Министерстве здравоохранения. При этом иностранные граждане включаются в лист ожидания вместе с белорусами. Хотя, утверждает специалист, орган, полученный в Беларуси, иностранному гражданину пересаживают только в том случае, если он не подходит ни одному белорусу из списка ожидания: либо выбросить, либо трансплантировать иностранцу. Лимит для иностранных граждан — не более 10% от общего количества всех проводимых операций. «Хотя во многих высокоразвитых странах подобного лимита нет вообще».
Кстати, за 2011 год иностранным гражданам было выполнено 23 операции (для сравнения белорусам — 218 операций): 3 — с использованием органа от родственного донора и 20 — с использованием трупного. За текущий год иностранцам выполнено 7 операций (белорусам 66): 3 от живого родственного донора, и 4 с использованием трупного.
В той ситуации, когда речь идет о пересадке трупного органа, иностранцы точно так ожидают (год-полтора, есть те, кто ждет операции больше двух лет), только находясь у себя в стране.
Лишь некоторые, у кого здесь есть близкие родственники, живут, ожидая операции, в Беларуси. Когда находится подходящий орган, они успевают приехать/прилететь в нашу страну. Это по большей части касается пересадки почки. Что до пересадки сердца и печени — этих операций вообще единицы.
«Сердечники» устраиваются в Беларуси и ждут неизвестно сколько, а «печеночники» — в зависимости от страны проживания. Украинцы и россияне устраиваются у себя в стране ближе к границе и оттуда за четыре-пять часов успевают приехать. Что касается граждан далеких стран, «мы берем самых тяжелых, чтобы знать, что они дождутся операции в течение трех-четырех месяцев, и они здесь селятся».
«Программа трансплантации печени, почек и сердца создавалась для обеспечения, прежде всего, потребностей граждан РБ, — заверяет Олег Руммо. — А вот небольшое количество операций для иностранных граждан выполняется в качестве международного сотрудничества в плане помощи людям. Тем самым повышается авторитет нашей страны на международной арене, зарабатываются деньги, которые идут потом на лечение белорусов. Все цивилизованные страны идут по этому пути».
Причем себестоимость операции по трансплантации органа примерно в три раза ниже, чем цена, которую уплачивает иностранец. «Иными словами, выполнив одну операцию иностранному гражданину, мы спокойно можем взять на лечение трех граждан РБ».
Становится ясным, что трансплантации иностранцам выполняются для того, чтобы увеличить количество операций белорусским гражданам. «Все до копейки деньги, полученные за операции иностранным гражданам, за вычетом налогов, идут на развитие трансплантологии Беларуси. Государство на этом не зарабатывает ни копейки», — утверждает Олег Олегович. Белорусы за услуги ничего не платят, хотя только послеоперационное содержание одного пациента обходится примерно в пять-семь тысяч долларов.
Кстати, для проведения операции по трансплантации органов в Беларусь приезжают в основном из Украины и России, но едут и из Японии, Саудовской Аравии, Израиля, Литвы, Латвии, Дании, Италии… Цена вопроса такова. Трансплантация почки от живого родственного донора — 24 тысячи долларов, если операция выполняется от трупного донора — с обследованием она составит 35 тысяч долларов, трансплантация печени от живого родственного донора и от трупного родственного донора стоит одинаково — 55 тысяч долларов. В расценках у нас ориентируются на прямого конкурента — Турцию.
Цена органа
«А вот сам орган не стоит ни копейки ни в одной цивилизованной стране мира, — говорит Олег Олегович. — Стоит услуга по выполнению операции по пересадке: руки сотрудников, свет, лекарственные средства, которые используются, амортизация оборудования. А орган бесплатный, он дарится. Потому что как только орган чего-то стоит — это поле деятельности для криминала».
Руководитель центра трансплантации органов и тканей признался, что регулярно получает на электронную почту сообщения от людей, которые хотят продать свою почку. Просят совета, кому предложить «товар». «Я уверен, что на 50 процентов — это провокации. Среди оставшихся — те, кто хочет на этом заработать, другие оказались в сложной ситуации. Через ваш портал призываю людей не заниматься такими вещами: все что касается продажи органов — криминал. И приличный врач-трансплантолог никогда не будет связываться с такими людьми, с ними на контакт будут идти преступники. Пускай, когда обманут, и они потеряют здоровье, обижаются сами на себя».
Откуда берут трупные органы
«Это обычный, очень открытый процесс. В Беларуси он происходит так же, как в Германии, Великобритании, Испании, США — где хотите, — говорит Олег Руммо. — В каждом лечебном заведении врач, кроме всей прочей работы, должен выявлять людей, которые могут стать донорами органов». «Когда доктор видит, что человек умер и имеет качественные органы, — сообщает об этом в координационный центр при Центре трансплантации органов и тканей. После соблюдения всех необходимых юридических процедур, в известность о которых ставится Генеральная прокуратура, орган изымается. Это очень открытый процесс», — уверяет главный трансплантолог страны. Он прост с технической точки зрения.
В случае возможности изъятия органа, наличия согласия со стороны родственников, самого человека, либо когда они вообще ничего не сказали (потому что наше законодательство, как в Австрии, Швеции, Бельгии, Нидерландах, Венгрии и многих других странах, предполагает презумпцию согласия), в том месте, где человек умер, выполняется операция по забору органов. Одновременно происходит их типирование. И на основании медицинских показаний (а они для каждого органа разные) определяются люди, которые будут реципиентами этих донорских органов.
Кстати, говорит Руммо: «Вы сегодня имеете право написать заявление, отправить его в наш центр, и никогда в жизни ни один трансплантолог к вам для изъятия органа не подойдет. Кроме того, близкие родственники умирающего человека имеют полное право выразить свое несогласие на забор органов в устной или письменной форме. В той ситуации, если этих родственников нет или они находятся вне возможности общения с врачом, считается, что человек согласен. А в Бельгии и разрешения не спросят, — рассказывает специалист. — Если врач считает, что нужно брать — орган изымается: «Не для себя же он берет, а для тех людей, для которых этот орган необходим».
Движение самаритян
Не нужно бояться, что у вас когда-нибудь заберут орган. Когда случится, вам это будет уже безразлично. В США сегодня есть люди, которые при жизни добровольно, чтобы помочь кому-нибудь совершенно незнакомому, соглашаются на безвозмездной основе отдать свою почку или часть печени. Движение добровольных доноров там довольно-таки развито.
В Беларуси же сегодня при жизни человек не может отдать свой орган — не предусмотрено законодательством. «Вот когда желающих сделать такое доброе дело станет в нашей стране много, тогда я буду первый выступать за изменение закона. И мы здесь также создадим движение самаритян», — с воодушевлением заглянул в будущее руководитель Центра трансплантации органов и тканей.
Источник: tut.by
Трансплантация: часто задаваемые вопросы | Боткинская больница
На часто задаваемые вопросы отвечает заведующая Московским координационным центром органного донорства (МКЦОД) на базе Боткинской больницы Марина Геннадьевна Минина.
Марина Геннадьевна – врач-хирург, доктор медицинских наук. Летом 2018 года ей вручена высшая награда российского трансплатологического общества – медаль имени академика В.И. Шумакова.
В 2018 году в Боткинской больнице внедрено новое,очень важное направление лечения– трансплантация органов и тканей. С января офтальмологи начали проводить пересадку роговицы, гематологи – трансплантацию костного мозга, в июне проведена первая пересадка почки, в июле – печени.
Да, исключительно бесплатно. Платной трансплантологии в России нет, она запрещена законом. Операция по трансплантации может выполняться только в государственных учреждениях на основании выделяемых государством квот. Квота – это деньги бюджета. Частные клиники по закону не могут получить лицензию на трансплантацию.
Кому выполняют пересадку органов в ГБУЗ ГКБ им. С.П. Боткина ДЗМ?
Пересадка выполняется только москвичам. Они могут обращаться в КДЦ Боткинской больницы с соответствующими медицинскими документами. Это может быть выписка, например, из нефрологического центра города Москвы или выписка из медицинской карты из поликлиники по месту прикрепления. С медицинскими документами, паспортом и полисом можно записаться на консультацию по поводу возможной трансплантации. Человека внесут в базу нуждающихся в пересадке соответствующего органа. Окончательное решение о необходимости трансплантации принимается тем учреждением, где будет проводиться эта операция. Решение принимает консилиум в составе нескольких врачей разной специальности.
Как попасть в лист ожидания на трансплантацию?
Лист ожидания – общемосковский. У каждого региона этот лист свой. В листе ожидания находятся те люди, в отношении которых уже принято четкое решение о необходимости трансплантации. Такой человек имеет определенные обязательства. Например, каждый месяц он обязан приходить в отделение нефрологии и сдавать кровь для более точного подбора донорского органа.
Сколько в среднем ждать пересадки?
В Москве срок ожидания пересадки почки составляет от 1,5 до 2 лет. Это гораздо быстрее, чем в большинстве стран мира. Так, в Германии люди ждут около 5 лет, у них очень большие листы ожидания, так как там дольше работает система оказания такой помощи и она хорошо развита. Чем крепче этот вид помощи, тем шире охват.
Может ли возраст пациента стать противопоказанием к пересадке?
Формально возраст пациента не может являться противопоказанием к трансплантации, так же как и наличие сопутствующих заболеваний. Но врач-анестезиолог, который присутствует на консилиуме по принятию решения, учитывает сопутствующие заболевания.
Как мне сообщат, что есть подходящий для меня орган? Это может произойти в любой момент дня и ночи?
Человеку позвонят. Телефон должен быть всегда включен у него или его близких родственников. Звонок может поступить в любое время дня и ночи.
Как движется очередь? Есть ли какие-то преимущества и льготы?
Льгот нет. Есть медицинская ургентность (срочность), то есть операция может быть ускорена по жизненным показаниям. К почке это относится в ограниченной степени, но тем не менее, международное сообщество установило один критерий – это утрата возможности проводить человеку диализ. Тогда этот человек поднимается вверх списка.
Как я могу быть уверен, что мне собираются пересадить орган относительно здорового человека?
Кровь потенциального донора еще в больнице обязательно проверяют на инфекции, в том числе ВИЧ, сифилис, гепатиты. Далее следуют еще два этапа проверки – серьезное исследование проводится в Боткинской больнице, включая ПЦР-диагностику. Кроме того, проверяется медицинская документация потенциального донора (который чаще всего – пациент больницы), и на основании этого делается заключение. Существуют международные критерии годности органа для трансплантации, и, если орган не подходит по ним, его не берут. Эти критерии соблюдаются и в нашей стране.
От каких доноров берутся органы для трансплантации? А если они или их родственники против?
Основными (65-70%) поставщиками донорских органов во всем мире являются люди, умершие от сосудистых заболеваний (инсульт, прежде всего). Также это жертвы ДТП, но в последние годы их стало намного меньше (и ДТП, и жертв, соответственно). В России действует закон, утверждающий презумпцию согласия на донорство на всей территории РФ. Из этого следует: если человек при жизни (или его родственники после его смерти) не заявили, что он (они) против того, чтобы органы человека стали донорскими, это означает, что они НЕ против. Это федеральный закон, он действует с 1992 года. В ближайшее время будет создан регистр отказов от посмертного донорства. Мировая практика в половине случаев совпадает с российской, в половине – в странах действует т.н. «испрошенное согласие», когда у человека при жизни спрашивают, согласен ли он быть донором после смерти, и это фиксируется в неких его документах.
Как орган от донора проверяется на совместимость с потенциальным реципиентом?
Так же, как и во всем мире – стандарты одинаковые. По группе крови определяется статус пациента, антигены. Есть такое понятие, как «full house» – это полное 100-процентное совпадение антигенов реципиента и донора. Это довольно редкий вариант, поэтому в этом случае по международному протоколу есть согласие, что реципиента вызывают для трансплантации, даже если он стоит в листе всего 1 день.
Я прописан не в Москве. Могу ли я попасть на трансплантацию в Боткинскую больницу?
К сожалению, нет. Трансплантация в Боткинской будет проводиться пациентам из московского листа ожидания. Жители других городов попадают в листы ожидания по месту регистрации, если этот вид помощи в принципе есть в регионе. А если нет – то человеку дают квоту в федеральное учреждение, например, Федеральный центр трансплантации имени Шумакова.
В очереди за жизнью: 12 тысяч немцев ждут донорских органов | Анализ событий в политической жизни и обществе Германии | DW
Операция по пересадке почки супруге главы фракции СДПГ в бундестаге Франка-Вальтера Штайнмайера (Frank-Walter Steinmeier) прошла успешно, а поступок известного политика привлек внимание широкой общественности к проблеме трансплантации донорских органов. В Германии людей, остро нуждающихся в них, — чуть более 12 тысяч человек.
Медицинские и законодательные барьеры
Удостоверение донора
Зачастую пациенты, судьбы которых зависят от трансплантации жизненно важных органов, сталкиваются с целым рядом сложностей — как медицинских, так и законодательных. В Германии потенциальному кандидату на пересадку органа в первую очередь предлагают найти донора среди своих родственников. При этом донор должен соответствовать ряду критериев, в первую очередь обладать физическим и психическим здоровьем, а также быть в полном сознании, чтобы принять решение самостоятельно.
Согласие родственника — это полдела. Предварительно медики должны вынести заключение, не нанесет ли изъятие органа вред здоровью донора. Если кровные родственники не подходят на роль донора, то пациент вынужден встать на учет и ждать своей очереди. Доноры в этом случае различаются по двум типам — умершие от остановки сердца и доноры, у которых наступила смерть мозга, но сердце еще бьется.
Однако на этом этапе возникает другое препятствие — законодательное. В Германии, как и в других странах ЕС, медикам не разрешается по своей воле изымать органы у погибших. Как правило, врачи могут брать донорские органы только в случае соответствующего согласия, которое человек дал при жизни. Если такого согласия нет, то решение должны принимать близкие родственники. Однако зачастую их ответ оказывается отрицательным.
Только у каждого шестого немца есть удостоверение донора
В минувшем году число донорских органов слегка увеличилось и составило чуть более 1 200, но по-прежнему ежедневно в ФРГ умирают люди, так и не дождавшиеся пересадки. По данным опросов, 70 процентов немцев готовы стать донорами в случае внезапной смерти, например в результате аварии, но только у 17 процентов немцев есть удостоверения, подтверждающие их согласие на донорство.
Подготовка почки к трансплантации в университетской клинике Йены
В Европе существует специальная организация — «Евротрансплантат», которая ведет статистику доноров и людей, нуждающихся в трансплантации, а также помогает пациентам в подборе подходящего органа.
Согласие на донорство — вместе с водительскими правами?
Тема донорства и трансплантации органов все чаще становится предметом для обсуждения в политических кругах. Представители фракции социал-демократов и христианских демократов предлагают выяснить отношение к донорству органов у всех граждан, получающих водительские права или удостоверение личности. Это не значит, что люди будут вынуждены сразу принять решение. Речь пока идет о том, чтобы немцы задумались над этой проблемой. Планируется, что граждане при получении водительских удостоверений могли бы, например, выбрать один из трех вариантов: зарегистрироваться как донор, сообщить о том, что у них уже есть донорское удостоверение или отказаться от него.
Фолькер Каудер
Глава фракции Христанско-демократического союза (ХДС) в германском бундестаге Фолькер Каудер (Volker Kauder) считает, что государство имеет право хотя бы один раз в жизни спросить своих граждан о том, готовы ли они стать донорами в случае собственной смерти. «Никого нельзя принудить к донорству, у людей должна быть возможность в любое время добровольно изменить свое решение, которое может быть зафиксировано при получении водительского удостоверения или паспорта», — считает политик.
У операции есть цена, донорские органы — бесценны
В большинстве стран мира платить за донорские органы запрещено. И хотя прямые продажи являются незаконными, донору оплачивают все расходы и выплачивают компенсацию. Суммы эти в том или ином случае могут различаться. Судить о размере компенсаций можно по стоимости операции, от которой донор-доброволец, как правило, получает порядка 10 процентов от суммы.
В Германии, например, пересадка печени может обойтись в 250 тысяч евро и выше, трансплантация почки — в 200 тысяч евро, а стоимость операции по пересадке сердца достигает 400 тысяч евро. В каждом конкретном случае цена индивидуальна — в зависимости от сложности самой операции, а также продолжительности послеоперационной реабилитации.
Пять лет с искусственным сердцем
По данным экспертов, ежегодно в Германии проводится 400 операций по пересадке донорского сердца, а потребность в них — в два с половиной раза выше. В экстренных случаях врачи прибегают к помощи искусственного сердца. Оно поддерживает жизнь человека в ожидании подходящего донорского органа. Уве Шульце (Uwe Schultze) из Магдебурга — один из немногих пациентов во всем мире, который вот уже пять лет живет с искусственным сердцем.
Искусственное сердце
Уве Шульце оптимистично смотрит в будущее. 51-летний отец двоих детей по-прежнему работает в фирме по переработке мусора. Продолжать работать он решил сам, несмотря на то, что ему положена пенсия по инвалидности. «Вообще-то на пенсию по старости я должен уйти в 67 лет, но из-за инвалидности я могу это сделать раньше — в 63 года, — говорит Шульце. — Если все будет нормально, то я готов работать и дальше».
Определить по внешности человека, бьется ли в его груди искусственное сердце, обычно практически невозможно. Внимание разве что привлекает мигающий зеленый огонек на ремне. К нему же прикреплены два аккумулятора, которые через провода толщиной в палец обеспечивают аппарат «искусственное сердце» необходимой электроэнергией. Уве Шульце часто спрашивают, есть ли у него еще свое собственное сердце?
«Да, есть, но биться самостоятельно оно не в состоянии «, — объясняет он. Уве Шульце круглосуточно нуждается в безупречной работе аппарата, заменяющего работу сердечных мышц. Даже ночью пациент присоединен к аккумуляторам. Он уже так привык к работе искусственного сердца, что в донорском никакой надобности не видит.
«До тех пор, пока мое искусственное сердце работает безупречно, мне не нужна трансплантация», — говорит он. В случае поломки его можно заменить новым аппаратом. «Гидравлический насос в автомобилях тоже ведь заменяется, и они продолжают ездить», — улыбается Уве Шульце.
Искусственное сердце — не панацея
Пациенты, которые живут благодаря донорским органам
Профессор медицинского института в Ганновере Мартин Штюбер (Martin Stüber) подчеркивает, что искусственное сердце — это лишь временная мера для людей, нуждающихся в донорском органе. По его словам, аппараты, заменяющие работу обычного сердца, хорошо себя зарекомендовали на практике. «40 процентов пациентов, которых мы оперировали, продолжают работать», — подчеркивает профессор.
Однако искусственное сердце, по данным ганноверского хирурга, пока не является панацеей для всех, кто нуждается в донорском органе. Организм пациента нередко отторгает как искусственное, так и донорское сердце. К тому же далеко не каждый больной способен выдержать психическое напряжение от осознания того, что медицинский аппарат должен работать безотказно. Многие не могут справиться со страхом, что искусственное сердце вдруг остановится. «Для них аппарат, заменяющий донорский орган, — временное решение проблемы, и потому они ждут настоящего сердца — из плоти и крови», — подчеркивает профессор.
Авторы: Михаэль Энгель / Виктор Вайц
Редактор: Глеб Гаврик
Взимают ли мою семью или мое имение когда-либо плату за пожертвование?
Один из самых распространенных мифов, которые мы слышим о донорстве, заключается в том, что семья донора органов и тканей или их имущество сопряжены с дополнительными расходами. Это просто неправда, ваше пожертвование — это подарок!
Факт: семья донора не несет никаких затрат за донорство органов, глаз и тканей.
Многие люди, которые никогда не рассматривали вопрос о донорстве органов или откладывали регистрацию, чтобы стать донорами органов, глаз и тканей, делают это из-за неточной информации или предположений о донорстве и трансплантации органов.
Донор или его семья БЕСПЛАТНО платят за донорство органов, глаз и тканейПожертвование — это бескорыстный дар. Семья или имущество донора не несет никаких затрат за донорство органов и тканей. Организации по восстановлению берут на себя все расходы, связанные с извлечением и обработкой органов и тканей для трансплантации после объявления о смерти и разрешения
.подтвержден либо через реестр доноров, либо от семьи вместо регистрации.После трансплантации эти расходы возмещаются центрами трансплантологии, а центр трансплантологии, в свою очередь, выставляет счет в план страхования реципиента.
В Колорадо, Альянс доноров, местная организация по выздоровлению берет на себя эти расходы, поэтому они никогда не перекладываются на семью доноров. Культура и ценности Donor Alliance основаны на уважении и признательности за дар пожертвования, который, как мы обнаружили, утешает как семьи доноров, так и получателей трансплантатов.
Почему важно знать факты о пожертвованииВ США более 110 000 человек ожидают жизненно важной трансплантации, а в Колорадо — почти 2 000 человек.Многие из тех, кто ждет трансплантации жизненно важных органов, могут никогда не получить второго шанса на жизнь из-за отсутствия трансплантируемых органов. Разоблачение мифов и знание фактов о донорстве органов, глаз и тканей гарантирует, что вы знаете, как работает процесс донорства, и можете принять решение зарегистрироваться в качестве донора органов, глаз и тканей на основе точной информации.
За что отвечает семья донора?Важно отметить, что больничные расходы, понесенные до донорства органов и / или тканей в попытке спасти жизнь донора, и расходы на похороны остаются обязанностью семьи донора.
Теперь вы знаете, что донор или его семья не платят за донорство органов, глаз и тканей, и мы рекомендуем вам поделиться этой информацией со своими близкими и друзьями и даже сделать дополнительный шаг и развенчать этот миф в следующий раз. вы слышите, как кто-то говорит, что не решается зарегистрироваться в качестве доноров.
Вы можете получить информацию о других распространенных мифах о донорстве и трансплантации органов, посетив страницу «Почему пожертвовать». Чтобы получить ответы на другие вопросы о донорстве и трансплантации органов, посетите нашу страницу часто задаваемых вопросов о донорстве.Узнайте факты сегодня и зарегистрируйтесь, чтобы стать донором органов, глаз и тканей в офисе по выдаче водительских прав или в любое время в Интернете.
Типы пожертвований органов и связанные с ними расходы
Донорство органов после сердечной смерти (DCD)
Донорство органов после сердечной смерти (DCD), также известное как донорство после смерти от кровообращения, — это тип донорства, который использовался в первые годы донорства органов. До того, как были установлены критерии смерти мозга, единственными вариантами были DCD и донорство, связанное с живым.
Этот тип донорства происходит, когда у пациента есть болезнь, от которой он или она не может вылечиться, и пациент остается живым с помощью искусственных средств, включая аппараты искусственной вентиляции легких и поддерживающие препараты. У пациента не умер мозг, но у него нет надежды на выздоровление.
После того, как семья принимает решение об отказе от искусственной поддержки, возможность пожертвовать органы после сердечной смерти предоставляется представителями местной организации по закупке органов, если пациент соответствует возрасту и медицинским критериям.Решение об отказе от поддержки принимается независимо от решения о пожертвовании. Таким образом, если пожертвование не состоится, семья все равно приняла правильное решение для своего любимого человека, не имея возможности пожертвовать как фактор.
Согласие на пожертвование на основании ваших водительских прав или другого реестра доноров не является согласием на процесс DCD. Это согласие предназначено специально для пожертвования после смерти мозга, что является еще одним типом пожертвования. Для пожертвования DCD ближайшие родственники должны дать согласие на процесс.
Если семья заинтересована в пожертвовании и приняла решение прекратить поддержку, этот процесс будет происходить в операционной, а не в больничной палате. Время от согласия семьи на процесс до прекращения поддержки обычно составляет не менее 8 часов из-за анализов крови и других договоренностей, которые необходимо выполнить.
Оказавшись в операционной, если сердце пациента останавливается в течение установленного периода времени для сдачи крови, команда затем ждет несколько минут, чтобы убедиться, что сердце не функционирует.В это время врач из больницы, а не бригада по извлечению органов, объявляет пациента мертвым. Затем начинается операция по доставке органов для донорства. Между ударами сердца, в которых циркулирует кровь, и проведением хирургического разреза будет не менее 2 минут.
Хотя донорство после сердечной смерти увеличивает количество органов, доступных для трансплантации, этот тип донорства в большинстве случаев не позволяет получить другие органы, кроме печени и почек. Это связано с тем, что сердце, легкие, поджелудочная железа и кишечник не могут мириться с отсутствием кровотока даже в течение короткого промежутка времени между остановкой сердца и хирургической процедурой.
Всегда есть исключения, и в некоторых случаях можно достать легкие и другие органы, но это скорее исключение, чем правило.
Трансплантация от живого донора — часто задаваемые вопросы о затратах и страховании от живого донора
Какие услуги покрывает страховка получателя?
Все медицинские услуги, связанные с донорством органов, застрахованы получателем. Страхование вашего получателя обычно покрывает все медицинские услуги, связанные с донорством вашего органа, включая вашу оценку, госпитализацию, операцию, последующее наблюдение и лечение любых хирургических осложнений.
Какие услуги могут быть включены в счет моей страховки?
Если у вас есть медицинские услуги, которые не считаются частью стандартной оценки доноров, или если вы проходите дополнительные тесты или лечение любого состояния, обнаруженного во время оценки, в вашу страховую компанию будет подано заявление.
Вы несете ответственность за оплату любых тестов или лечения, не связанных со стандартной оценкой или лечением доноров. Персонал порекомендует вам получить страховку до обследования и операции, если у вас в настоящее время нет страховки.
Что делать, если у меня нет страховки?
Услуги, которые не считаются частью стандартной оценки доноров или лечения какого-либо состояния, обнаруженного во время оценки, требуют внесения предоплаты. Эти договоренности могут быть выполнены в любом из офисов компании.
Что делать, если моя страховка не покрывает меня в клинике Мэйо?
Счет за услуги, непосредственно связанные с оценкой вашего живого донора, будет выставлен на счет страховки получателя.Что касается услуг, не связанных с трансплантацией, проконсультируйтесь со своей медицинской бригадой, чтобы определить, может ли ваш местный поставщик медицинских услуг оказывать услуги. Вы также можете оплачивать услуги из своего кармана. Вы несете ответственность за оплату любых услуг, не связанных с трансплантацией.
Как живое донорство повлияет на мою текущую страховку или получение новой или дополнительной страховки?
Пожалуйста, свяжитесь со своим страховым поставщиком или представителем отдела кадров вашего работодателя, чтобы получить информацию о вашем конкретном плане.Закон о защите пациентов и доступном медицинском обслуживании запрещает страховым компаниям отказывать в медицинском страховании или взимать дополнительную плату из-за ранее существовавшего заболевания.
Предоставляется ли какая-либо помощь в качестве донора для оплаты моих путевых расходов и проживания?
Вы будете нести ответственность за вашу поездку и проживание во время обследования, а также до и после операции. Важно обсудить с получателем, будет ли его страховой план покрывать расходы на проезд, проживание, уход за ребенком и другие расходы для вас как живого донора.
Если страховой план получателя не покрывает эти расходы, спросите получателя, будет ли он или она возмещать ваши расходы на проезд и проживание. Платить за то, чтобы быть донором, незаконно. Однако вы можете потребовать, чтобы получатель возместил вам расходы на поездку, проживание, уход за ребенком и другие расходы, связанные с трансплантацией.
Если ваши дорожные расходы не возмещаются получателем или каким-либо другим способом, вы можете обратиться за возмещением в Национальный центр помощи живым донорам.Если вы соответствуете определенным критериям участия, Национальный центр помощи живым донорам может возместить часть ваших транспортных расходов.
Какая информация о доноре передается в страховку получателя?
Ведущий вашего реципиента будет уведомлен о вашем медицинском одобрении в качестве живого донора. В переписке Mayo Clinic ваша личность как донора остается анонимной.
Прочие расходы
Пожалуйста, спланируйте другие расходы, которые могут возникнуть в связи с трансплантацией, которые могут включать последующие врачебные приемы, долгосрочные лекарства, расходы на попечителя, проезд, парковку, проживание и другие расходы.
Почему трансплантация органов такая дорогая в Соединенных Штатах
- Средняя заявленная стоимость трансплантации сердца составляет, по оценкам консалтинговой фирмы Milliman, 1 382 400 долларов, а другие органы не намного дешевле.
- Врачи говорят, что центры трансплантологии являются сильным источником дохода для больниц; они взимают высокую плату за услуги, которая учитывается в общей стоимости, чтобы помочь достичь своей чистой прибыли.
- Но трансплантаты также дороги, потому что это невероятно ресурсоемкие процедуры, требующие высокооплачиваемых врачей, транспорта и дорогих лекарств.
- Посетите домашнюю страницу Business Insider, чтобы узнать больше.
Ниже приводится расшифровка видеозаписи
Рассказчик: В 1954 году врачи успешно пересадили первый человеческий орган: почку, взятую у однояйцевого близнеца пациента. Сегодня около 20 000 почек пересаживаются каждый год, и, по оценкам из одного отчета, эти пересадки стоят в общей сложности более 8 миллиардов долларов, и это только для почек. Если принять во внимание 15 000 других органов, которые пересаживаются каждый год, вы получите процветающий бизнес.Больницы занимаются спасением жизней. Ключевым словом здесь является «бизнес», а пересадка органов — это отличный способ увеличить вашу прибыль.
Катрина А. Брамштедт: Центры трансплантации — хороший источник дохода для больниц. В больницах есть отделения, которые не зарабатывают много денег. Это абсолютно верно. Я бы солгал, если бы сказал: «Нет». Это правда, но есть и другие отделения в больницах, в том числе отделения трансплантологии, которые имеют тенденцию, да, быть абсолютно прибыльными для больниц.
Рассказчик: Согласно отчету, опубликованному консалтинговой фирмой Milliman, средняя стоимость пересадки сердца до страховки оценивается в 1,38 миллиона долларов, а другие органы, ну, они не намного дешевле. Примерно половина этих затрат приходится на так называемую госпитализацию для трансплантации. Это включает проживание и питание в больнице, а также такие вещи, как уход за больными и лекарства во время вашего пребывания. Теперь, для трансплантации сердца, которая может потребовать примерно двух недель стационарного лечения, стоимость госпитализации для трансплантации составляет в среднем почти 900 000 долларов за пересадку.Некоторые врачи говорят, что эти цены настолько высоки, отчасти потому, что больница пытается заработать деньги.
Д-р Пребен Бранденхофф: Вот дихотомия между интересами больниц и нашими интересами как врачей и защитников интересов пациентов.
Рассказчик: Это доктор Пребен Бранденхофф. Он кардиоторакальный хирург, специализирующийся на трансплантации сердца и легких.
Brandenhoff: Больница, они просто хотят заработать деньги, чтобы содержать больницу. Если вы хотите похолодеть, они не заботятся о пациентах.
Рассказчик: Но доктор Бранденхофф говорит, что есть причина, по которой трансплантация намного дороже других процедур. Мужаться операция шунтирования Например. Это может стоить до 130000 долларов, но это лишь небольшая часть стоимости трансплантации сердца. Чтобы понять почему, просто подумайте, что нужно для трансплантации органа. Если донор органов умер, есть дорогие лекарства для поддержания здоровья органов, а также запланированные рейсы, чтобы доставить органы туда, куда им нужно.
Brandenhoff: Если это одна из тех, где я поеду на Гавайи и получу легкие, потому что с того момента, как у меня вынут легкие и я буду готов к работе, обратно на материк будет пять часов.
Рассказчик: А еще есть весь обученный персонал.
Bramstedt: Итак, у вас может быть 10 хирургов, работающих в операционной, так что это огромно.
Рассказчик: И каждый из этих хирургов зарабатывает много денег. По зарплате.com, средняя базовая зарплата хирурга-трансплантолога сердца составляет более 600 000 долларов в год по сравнению, например, с зарплатой хирурга-травматолога, который зарабатывает менее 400 000 долларов в год. И, наконец, есть еще более дорогие лекарства, которые помогают организму принять новый орган.
Bramstedt: Это может стоить кому-то пару тысяч долларов в месяц, если у них нет страховки.
Рассказчик: Итак, когда все подведут итоги, семизначная трансплантация уже не так уж удивительна, даже если орган может быть доставлен бесплатно.И если подумать, что вы за это получаете, ну, знаете, жизнь, это может быть даже неплохой сделкой.
Подпишитесь на уведомления от Insider! Будьте в курсе того, что вы хотите знать.
Подписаться на push-уведомления
Нет денег, нет сердца.Центры трансплантации требуют подтверждения оплаты.
Когда Патрик Мэннион услышал о женщине из Мичигана, которой отказали в пересадке сердца, потому что она не могла позволить себе лекарства против отторжения, он знал, с чем она борется.
В сообщениях в социальных сетях о письме, которое стало вирусным в прошлом месяце, 60-летняя Хедда Мартин из Гранд-Рапидс была проинформирована о том, что она не является кандидатом на пересадку сердца из-за ее финансов. Он рекомендовал «усилия по сбору средств в размере 10 000 долларов США».
Патрику Мэнниону сделали трансплантацию двойного легкого в мае 2017 года после того, как ему поставили диагноз идиопатический фиброз легких — прогрессирующее, опасное для жизни заболевание легких.Через организацию по сбору средств для трансплантации, HelpHopeLive, он собрал почти 115 000 долларов, что вдвое превышает первоначальную цель, чтобы покрыть расходы, которые не покрывала страховка, включая доплаты за дорогостоящие лекарства против отторжения. (Предоставлено Патриком Мэннионом)Два года назад Маннион из Оксфорда, штат Коннектикут, узнал, что ему нужна трансплантация двойного легкого после того, как он заболел идиопатическим фиброзом легких, прогрессирующим смертельным заболеванием. С самого начала руководство больницы посоветовало ему отложить 30 000 долларов на отдельном банковском счете для покрытия расходов.
Маннион, 59 лет, получивший новые легкие в мае 2017 года, размышлял: «Вот ты где, тебе нужно сердце — это трудный путь для любого человека», — сказал он. «А потом, чтобы этот человек был сборщиком средств?»
ДелоМартина вызвало возмущение по поводу системы трансплантации, которая связывает доступ к жизненно важному лечению с финансами. Но, по словам экспертов по трансплантологии, требование подтверждения оплаты за трансплантацию органов и послеоперационный уход — обычное дело.
«Это происходит каждый день», — сказал Артур Каплан, специалист по биоэтике из Медицинского центра Лангоне при Нью-Йоркском университете.«Вы получите то, что я называю« биопсией бумажника ».
Практически все из более чем 250 центров трансплантации в стране, которые направляют пациентов в единый национальный регистр, требуют, чтобы пациенты проверяли, как они будут оплачивать счета, которые могут составить 400000 долларов за трансплантацию почки или 1,3 миллиона долларов за сердце, плюс ежемесячные расходы, которые в среднем По словам Каплана, 2500 долларов на лекарства против отторжения, которые нужно принимать всю жизнь. Покрытие лекарствами более разрозненное, чем сама операция, хотя трансплантированные органы не продержатся без лекарств.
Мартину помогло внимание социальных сетей. В течение нескольких дней она собрала более 30 000 долларов на счет GoFundMe, и официальные лица Spectrum Health подтвердили, что она была добавлена в список ожидания трансплантации.
В заявлении официальных лиц отстаивали свою позицию, заявив, что финансовые ресурсы, наряду с физическим здоровьем и социальным благополучием, являются одними из важнейших факторов, которые необходимо учитывать.
«Возможность платить за посттрансплантационный уход и пожизненные иммуносупрессивные препараты имеет важное значение для увеличения вероятности успешной трансплантации и увеличения продолжительности жизни реципиента», — писали официальные лица.
В самом прагматическом свете это имеет смысл. По данным United Network for Organ Sharing, UNOS, более 114000 человек ждут органы в США, и в прошлом году было трансплантировано менее 35000 органов. Центры трансплантации хотят убедиться, что донорские органы не потрачены впустую.
(Продолжение рассказа ниже.)
«Если вы получаете орган, спасающий жизнь, вы должны иметь возможность его себе позволить», — сказала Келли Грин, исполнительный директор HelpHopeLive, организации из Пенсильвании, которая помогла Мэнниону.
Его друзья и семья объединились, стекаясь на сборы средств, которые варьировались от стрижек в парикмахерских до турниров по гольфу, собрав почти 115 000 долларов на лечение, связанное с трансплантацией.
По словам Каплана, если позволить финансовым факторам определять, кто попадает в список ожидания, многим кажется несправедливым.
«Это может быть источником гнева, потому что, когда мы ищем органы, нам не нравится думать, что они достаются богатым», — сказал он. «На самом деле, это во многом правда».
Почти половина пациентов ожидают органы в U.С. имеют частную медицинскую страховку, показывают данные UNOS. Остальные в основном покрываются государством, включая Medicaid, федеральную программу для инвалидов и бедных и Medicare.
Medicare также оплачивает трансплантацию почек всем пациентам с терминальной стадией почечной недостаточности. Но есть загвоздка. В то время как стоимость трансплантации почки покрывается для людей моложе 65 лет, программа прекращает оплату лекарств против отторжения через 36 месяцев. По словам Тони Саффер, вице-президента по политике здравоохранения Национального фонда почек, в результате многим пациентам внезапно выписывают счета.
Законодательство, которое продлило бы покрытие Medicare для этих препаратов, было приостановлено в течение многих лет.
Для 28-летнего Алекса Рида из Питтсбурга, которому три года назад сделали трансплантацию почки, 30 ноября истекло покрытие дюжины принимаемых им лекарств. Его мать, 62-летняя Бобби Рид, пыталась найти решение.
«Мы не можем покрыть эти расходы», — сказал Рид, семья которого управляет независимой страховой фирмой. «Это будет минимум 3000 или 4000 долларов в месяц».
По словам Саффера, цены на лекарства, которые включают сильнодействующие лекарства, предотвращающие отторжение органов организмом, в последние годы падают по мере того, как на рынке появляются более генерические версии.
Но «стоимость по-прежнему может сильно сказаться на бюджете», — добавила она.
На протяжении десятилетий велась борьба за страхование трансплантатов и связанные с ними расходы, — сказал доктор Мэрил Джонсон, кардиолог-трансплантолог из Школы медицины и общественного здравоохранения Университета Висконсина по сердечной недостаточности.
«Это необычно, что есть 100-процентное покрытие для всего», — сказал Джонсон, лидер в этой области на протяжении 30 лет.
GoFundMe стал популярным способом сбора денег для больных.По данным компании, около трети кампаний на сайте нацелены на медицинские нужды.
Но когда пациентам нужно собрать деньги, им следует использовать организации по сбору средств, специально нацеленные на эти расходы, говорят эксперты по трансплантологии, включая HelpHopeLive, Национальный фонд трансплантологии и Американский фонд трансплантологии.
Нет гарантий, что средства, полученные через такие общие сайты, как GoFundMe, будут использованы по назначению. Кроме того, деньги, вероятно, будут рассматриваться как налогооблагаемый доход, который может поставить под угрозу другие ресурсы, сказала Мишель Гилкрист, президент и исполнительный директор Национального фонда трансплантологии.
Ее группа, которая помогает около 4000 пациентов в год, с 1983 года собрала 82 миллиона долларов на трансплантацию, сказала она. Такие усилия обычно требуют огромного пиара. Тем не менее, 20 процентов пациентов, которые обращаются в NFT каждый год, не могут собрать необходимые средства, сказал Гилкрист.
В таких случаях пациенты не получают нужных органов. «Меня беспокоит то, что медицинское обслуживание должно быть доступно для всех», — сказала она, добавив: «Десять тысяч долларов — это много для того, у кого их нет.”
В каждом центре трансплантологии в США есть команда социальных работников и финансовых координаторов, которые помогают пациентам преодолевать пробелы в их лечении. Лара Тушла, лицензированный клинический социальный работник программы трансплантологии Университета Раша в Чикаго, наблюдает около 2000 пациентов, перенесших трансплантацию. Она призывает потенциальных пациентов реалистично оценивать расходы, с которыми им придется столкнуться.
«Аптека не выдаст пакет с таблетками без пакета с деньгами», — сказала она. «Они не будут выставлять вам счет.Им нужна доплата, прежде чем они дадут вам лекарство ».
OneLegacy
Часто задаваемые вопросы о пожертвовании
1. «Если меня положат в больницу, и врачи узнают, что я хочу стать донором, они все равно будут пытаться спасти мою жизнь?»
Нет конфликта между спасением жизней и использованием органов для трансплантации. Медицинские работники сделают все возможное, чтобы спасти вашу жизнь. Врачи, которые работают, чтобы спасти вашу жизнь, — это не те врачи, которые занимаются донорством органов.Пожертвование будет обсуждаться с вашими ближайшими родственниками только после того, как будут предприняты все попытки спасти вашу жизнь.
2. «Я зарегистрировался как донор, так что должен ли я сказать своей семье, что я хочу быть донором?»
Независимо от того, документируете ли вы свое решение сделать пожертвование в реестре доноров или в завещании, все же рекомендуется сообщить членам семьи о своем желании сделать пожертвование, чтобы не было сюрпризов в момент вашей смерти. Семья получает доступ к завещанию задолго до наступления смерти и не используется для проверки пожеланий о пожертвовании.
3. «Разве пожертвование не будет стоить моей семье больших денег, если я стану жертвователем?»
Семья донора не несет никаких затрат за донорство органов или тканей. Больничные расходы, понесенные до объявления о смерти мозга, и расходы на похороны после пожертвования несут семья донора. Все расходы, связанные с донорством, оплачивает организация, закупающая органы. Фактически, у многих OPO есть специальный персонал, который проверяет счета за больницы, чтобы гарантировать, что с семей-доноров никогда не взимается плата за расходы, связанные с пожертвованием.
4. «Могу ли я устроить похороны в открытом гробу, если я донор?»
С телом донора обращаются с уважением и достоинством. Восстановление органов проводится в стандартных стерильных условиях в операционной квалифицированными хирургами или квалифицированным персоналом. Крайне маловероятно, что процесс обезобразит тело или изменит его внешний вид в шкатулке.
5. «Кому-нибудь понадобятся мои органы и ткани? Я думаю, что я слишком стар и болел в прошлом.”
В момент смерти соответствующие медицинские специалисты изучат ваш медицинский и социальный анамнез, чтобы определить, являетесь ли вы кандидатом на донорство. Любой человек, независимо от возраста, может быть рассмотрен для донорства органов. Благодаря последним достижениям в области трансплантации, больше людей, чем когда-либо прежде, могут сдавать кровь.
6. «Откуда мне знать, что я действительно умру, прежде чем мои органы будут извлечены?»
Донорство органов происходит только после того, как смерть констатирует врач (в некоторых штатах — два врача), не участвовавший в трансплантации.Чтобы пожертвовать органы, пациент должен иметь мертвый мозг или соответствовать критериям DCD.
7. «Можно ли передать органы разным расовым группам или лицам противоположного пола?»
В большинстве случаев раса и пол не являются факторами. Однако размер органа имеет решающее значение для соответствия донорского сердца, легкого или печени реципиенту. Кроме того, люди схожего этнического происхождения с большей вероятностью будут соответствовать друг другу, чем люди с другим расовым наследием. Межрасовые пожертвования могут происходить и происходят с большим успехом, когда доступны матчи.
8. «Может ли семья донора встретиться с реципиентами?»
Личность всех сторон не разглашается. Семья донора и реципиент трансплантата могут получать такую информацию, как возраст, пол, род занятий и общее местонахождение. В индивидуальном порядке реципиенту могут быть сообщены обстоятельства смерти, а семья донора может быть проинформирована о проведенных трансплантациях и получить информацию о состоянии здоровья реципиентов. Семьям доноров и получателям рекомендуется общаться друг с другом через OPO.Хотя первоначальный контакт является анонимным, семьи и получатели могут принять решение открыто общаться через некоторое время, и, если обе стороны заинтересованы, они могут встретиться.
Большой спрос, большой подарок
Кто платит за пожертвование от жизни?
Как правило, программа Medicare или частная медицинская страховка получателя оплачивают следующие расходы донора (если пожертвование делается члену семьи или другу). Доноры всегда должны согласовывать свои анализы с координатором трансплантологии в больнице в случае каких-либо исключений:
- Оценка для определения того, является ли человек подходящим кандидатом для пожертвования при жизни
- Донорская хирургия
- Послеоперационный уход
Однако следующие расходы, как правило, не оплачиваются ни получателем, ни страховкой дарителя:
- Заработная плата не выплачивается при взыскании донора.Отгул от работы составляет , а не , покрываемых программой Medicare или частной страховкой. Однако доноры могут иметь право на отпуск по болезни, инвалидность штата и Закон о семейных и медицинских отпусках (FMLA).
- Путевые расходы. Если вы едете в больницу трансплантологии вдали от дома, вы можете понести расходы на дорогу, проживание во время обследования и выздоровления, телефонные звонки домой, уход за детьми и т. Д. семья — обязательно спросите о возможных вариантах.
- Расходы на лечение не связанных состояний, выявленных в процессе оценки
- Некоторые последующие расходы также могут не быть оплачены, поэтому важно обсудить эти вопросы с центром трансплантологии. Финансовый консультант и / или социальный работник по трансплантологии в больнице может ответить на любые ваши вопросы о стоимости донорства.
Щелкните здесь, чтобы просмотреть лист оценки стоимости пожертвования живых органов. Опять же, потенциальные доноры должны поговорить с больницей трансплантологии о своей уникальной ситуации.
Повлияет ли пожертвование на мое страхование здоровья или жизни?
Пожертвование не должно влиять на вашу медицинскую страховку. Закон о доступном медицинском обслуживании объявил незаконным для медицинских страховых компаний отказывать вам в покрытии или взимать дополнительную плату из-за наличия у вас ранее существовавшего заболевания.
Тем не менее, некоторые живые доноры сообщают, что либо испытывают трудности со страхованием жизни, либо сталкиваются с более высокими взносами по страхованию жизни. В таких случаях центрам трансплантологии может потребоваться сообщить страховой компании о существующих данных, которые сообщают, что пациент не подвергается повышенному риску смерти из-за донорства.
Если у вас уже есть страховка, внимательно проверьте свои страховые договоры, чтобы увидеть, не повлияет ли пожертвование живого пожертвования на вашу текущую политику. Вы также можете проконсультироваться с юристом, который разбирается в страховом праве.
Если вы подумываете о пожертвовании, поговорите с финансовым консультантом и социальным работником в центре трансплантологии, чтобы узнать, повлияет ли пожертвование на ваше страхование здоровья или страхование жизни. Для потенциальных доноров важно внимательно рассмотреть эти вопросы, прежде чем приступить к пожертвованию.
Вы также можете приобрести страховку жизни через Сеть доноров живых органов, которая предлагает донорам возможность приобрести страховку жизни, инвалидности и медицинскую страховку на случай осложнений, которые могут возникнуть в результате донорства почки. Страхование не является обязательным для центров трансплантации, которые участвуют в программе регистрации данных Сети доноров живых органов, а также для лиц, которые могут пожелать воспользоваться этой защитой. Для получения информации о том, как принять участие или найти программы трансплантации почки, которые участвуют, свяжитесь с Арлин Скиннер из AFDT по телефону 800-543-6399 или по электронной почте skinner @ seopf.орг.
Предоставляется ли помощь в связи с потерей заработной платы, поездкой и жильем?
Существует вероятность того, что живые доноры могут потерять заработную плату в период восстановления, что может повлечь за собой большие расходы. Живые доноры обычно несут ответственность за любое время, потерянное на работе, если только их работодатель не может предоставить оплачиваемый отпуск или разрешить донору использовать краткосрочную нетрудоспособность. Некоторые доноры в период выздоровления используют отпуск, отпуск по болезни и / или краткосрочную нетрудоспособность.NKF предлагает обсудить эти вопросы с:
- Ваш центр трансплантологии (финансовый консультант и / или социальный работник по трансплантологии)
- Отдел кадров вашего работодателя
Если вам нужна помощь с переездом и проживанием, вы можете претендовать на получение помощи через Национальную программу помощи живым донорам. Эта программа предоставляет финансовую помощь тем, кто хочет пожертвовать орган, но не в состоянии оплатить проезд и проживание, связанные с донорством живых органов.
Для получения помощи в связи с потерей заработной платы для покрытия таких расходов, как ипотека или аренда, коммунальные услуги, оплата автомобиля или страхование, вы можете иметь право на получение помощи через Американский фонд трансплантологии. Максимальная сумма гранта — 700 долларов.
Если живой донор делает пожертвование в Центре защиты доноров НКР (Национальный регистр почек), ИЛИ, если он участвует в обмене НКР между центрами трансплантации, он автоматически получит право на Покрытие программы защиты доноров. Сюда входят:
- Компенсация потери заработной платы за срок до 4 недель
- Возмещение расходов на проезд, проживание и пробег до 2000 долларов для жертвователей и их опекунов
- Страхование жизни с основной суммой $ 500 000
- Страхование по инвалидности на сумму не более 1500 долларов в неделю на срок до 52 недель
- Юридическая поддержка
- Покрытие непокрытых донорских затрат на осложнения (страховка получателя также может покрывать)
- Возмещение потери заработной платы и дорожных расходов в связи с осложнениями донора
- Приоритет при пересадке почки живому донору, если она когда-либо понадобится
Существуют ли какие-либо законы, касающиеся перерыва для донорства почки?
Служащие федерального правительства
Сотрудники федерального правительства получают 30-дневный оплачиваемый отпуск за донорство органов и 7 дней за донорство костного мозга.Отпуск превышает отпуск по болезни и ежегодный отпуск работника.
Сотрудники органов государственного управления
Созданный по образцу федерального закона (для федеральных служащих), многие штаты начали предлагать государственным служащим отпуск продолжительностью до 30 дней (оплачиваемый или неоплачиваемый) для работы в качестве донора живых органов. Этот отпуск считается отдельным от любого ежегодного отпуска или отпуска по болезни, уже начисленного сотрудником. Обычно период отпуска составляет 30 дней для доноров органов или 7 дней для доноров костного мозга. Щелкните здесь для получения подробной информации по штатам.
Сотрудники частного сектора
Восемь штатов (Арканзас, Коннектикут, Иллинойс, Луизиана, Мэн, Миннесота, Небраска и Орегон) разрешают отпуск для сотрудников частного сектора, но во многих случаях он распространяется только на доноров костного мозга (не органов). Щелкните здесь для получения подробной информации по штатам.
Существуют ли налоговые вычеты или кредиты для живых доноров?
Многие штаты уже ввели налоговые вычеты или кредиты живым донорам на возмещение расходов, связанных с пожертвованием. Щелкните здесь для получения подробной информации по штатам.
На рассмотрении находится федеральный закон, который предоставит федеральный налоговый кредит в размере до 5000 долларов на возмещение расходов, включая потерю заработной платы, для живых доноров почек, печени, легких, поджелудочной железы, кишечника или костного мозга.
Пожалуйста, помогите нам принять этот закон! Присоединяйтесь к сети «Принять меры» NKF , чтобы отстаивать законодательство, которое поможет живым донорам, реципиентам трансплантата и пациентам с почками.Обязательно отвечайте на ВСЕ избранные предупреждения.
Где я могу получить дополнительную информацию?
Потенциальным донорам следует обсудить финансовые и страховые вопросы со своей больницей трансплантологии. В больнице будет «социальный работник по трансплантологии» и / или «финансовый консультант по трансплантологии», который может посоветовать потенциальным донорам их варианты, а также то, какие расходы будут понесены страховкой реципиента, донором или больницей.
Вы также можете запросить бесплатные вопросы и ответы в United Network for Organ Sharing под названием «Что нужно знать каждому пациенту.»В буклете есть обширный раздел по финансовым вопросам как для доноров, так и для получателей, включая социальные услуги, страховое покрытие, страхование Medicare и Medicaid, кампании по сбору средств и другие возможные источники помощи. Свяжитесь с UNOS (888-894-6361), чтобы запросить копия.
Вы также можете щелкнуть здесь, чтобы перейти к онлайн-инструментарию «Финансовые инструменты живого донора», чтобы узнать больше о живом пожертвовании и трудоустройстве, а также живом пожертвовании и страховании после пожертвования.
.